Para Supernanny, "lei da palmada" ignora peso das agressões verbais e emocionais
da Livraria da Folha
| Divulgação |
 |
| Cris Poli, a Supernanny, publicou mais de três livros sobre educação |
| Folha Imagem |
 |
| Deputada Maria do Rosário (PT-RS) |
O projeto de lei 2.654/03, que proíbe a palmada e qualquer outro tipo de agressão física em crianças e adolescentes, da deputada Maria do Rosário (PT-RS), ganha cada vez mais destaque na mídia.
Para a educadora Cris Poli, também conhecida como "Supernanny brasileira" e autora de "Pais e Professores Educando com Valores", "bater não educa, em nenhuma circunstância", contudo, afirma também que a lei deixa de lado outros tipos de agressões que podem machucar uma criança.
O debate rende diversas opiniões de especialistas, não-especialistas, pais e linguarudos. Afinal, o castigo físico é uma forma eficiente de educação? Até onde o beliscão --ou a falta dele -- contribui na formação da criança, em sua compreensão de regras da sociedade e das dos próprios pais? Quem ama bate?
As "palmadas pedagógicas" são motivo de declarações de psicólogos sociais, ONGs, educadores e pedagogos. O projeto de lei contra as palmadas encontra no ECA (Estatudo da Criança e do Adolescente) força e um aliado de respeito na luta pelos direitos infantis.
Leia entrevista com a Supernanny.
*
Livraria da Folha: O que você acha do novo projeto de lei que proíbe a palmada e qualquer agressão física em crianças e adolescentes?
Cris Poli: Acho que esse novo projeto de lei está se ocupando de um tipo de agressão, a física, e esquece de outros tipos de agressões, verbal, emocional ou mental que trazem consequências na formação da personalidade do ser humano mas que não deixam marcas físicas, somente interiores e que nunca se esquecem.
Acho que seria muito importante educar os pais para eles assumirem a responsabilidade da educação dos filhos com autoridade legitima (não autoritarismo), demonstrações de amor, respeito e estabelecimento de limites, que é fundamental para trazer uma grande mudança nas famílias. Esse projeto de lei vai tentar ponderar um lado só, vai ser muito difícil de fiscalizar e pode dar lugar a muitas atitudes erradas no meio das famílias.
Livraria da Folha: A palmada ou beliscão, quando usados em ocasião de comportamento, ensinam algo à criança?
Cris Poli: Não ensinam nada, são simplesmente manifestações de impotência da parte dos pais de resolver os problemas de comportamento dos filhos de outro jeito.
Livraria da Folha: Outros países também possuem leis semelhantes. Você acredita que o Brasil vai se adaptar?
Cris Poli: Creio que o Brasil precisa de outras leis que tem a ver com educação e que são muito mais importantes do que essa
Livraria da Folha: Aos pais e educadores acostumados às palmadas ou outros castigos corporais, o que você sugere fazer no momento da bronca?
Cris Poli: Nesse momento o mais importante é manter a calma, assumir o controle da situação, separar a criança, olhar nos olhos e corrigir o comportamento com voz firme, autoridade legitima, convicção de sua atitude, entendo que essa criança precisa de limites, muito amor e paciência para ser educado e se tornar um ser humano autônomo, confiante, sadio e feliz.
Sexta, 23 de Julho de 2010 - 13h34
Higienização com álcool será obrigatória em hospitais e clínicas
Todos os hospitais e clínicas do Brasil terão que disponibilizar preparações alcoólicas para higienizar as mãos dos profissionais da saúde. Essa é a proposta de uma resolução elaborada pela Agência Nacional de Vigilância (Anvisa) que está disponível para consulta pública até o dia 30 de agosto.
A Agência Estadual de Vigilância Sanitária (Agevisa) lembra que toda população, em especial os setores ligados à saúde, pode enviar sugestões e propostas à Anvisa sobre a nova resolução.
A resolução também estabelece como as formulações alcoólicas devem estar disponíveis para os profissionais: nas formas gel, líquida, espuma ou outras. A intenção é aumentar a adesão dos profissionais de saúde ao procedimento de higienização das mãos. Os serviços de saúde terão 180 dias para se adaptarem às novas exigências.
A preparação alcoólica para as mãos deverá ser colocada nos pontos de assistência e tratamento, salas de triagem, salas de pronto atendimento e unidades de urgência e emergência. Além disso, o produto deverá ser disponibilizado em ambulatórios, clínicas e consultórios de serviços de saúde, serviços de atendimento móvel e nos locais em que são realizados quaisquer procedimentos invasivos.
De acordo com estimativa da Anvisa, no Brasil, a adesão dos profissionais (médicos, enfermeiros, auxiliares e técnicos de enfermagem, fisioterapeutas e outros) à higiene das mãos é de aproximadamente 40%, uma taxa considerada baixa.
O diretora técnica de Estabelecimentos e Práticas de Saúde e Saúde do Trabalhador, da Agevisa, Fátima Arnaud, destacou que é importante a contribuição da população para a formulação da resolução, tendo em vista que se trata de questões que envolvem a saúde de todas as pessoas.
“Todos devem procurar conhecer o que diz a resolução e, se tiver sugestões, encaminhá-las para melhorar a proposta. A Agevisa está preocupada com a qualidade da saúde da população e trabalha no sentido de fazer cumprir as determinações que busquem aprimorar as práticas na saúde”, disse.
Contribuições
As sugestões de mudança ou acréscimo na resolução da Anvisa deverão ser encaminhadas por escrito para o endereço da Agência Nacional de Vigilância Sanitária – SIA, Trecho 5, Área Especial 57, Lote 200 - Bloco D – 2º andar, Brasília/DF, CEP 71205-050, por fax (61) 3462-4014 ou para o email: ggtes@anvisa.gov.br.

Sensível ao som, o robô Chapit é capaz de fazer piadas
A família do desenho animado Jetsons é cada dia mais atual. Uma exposição em Tóquio apresenta robôs com habilidades que vão de conversas simples a brincar com crianças.
O modelo conhecido como Chapit é sensível ao som, consegue responder a perguntas simples e trocar piadas com pessoas, com objetivo de ajudar solitários e fazer companhia a idosos. Segundo Kazuya Kitamura, representante da exposição, “muitas pessoas idosas vivem sozinhas no Japão, e não têm com quem conversar”. Já os exemplares dedicados à comunicação tem como função fazer companhia e não reagem mal à mesma história contada centenas de vezes. Equipado com quatro câmeras e um sensor que reconhece o centro de gravidade do usuário, o Personal Mobility Robot, de Kiyoshi Matsumoto, atua no auxílio a idosos, ajudando-os a se movimentar sem que seja necessário acionar botões, comandos ou ainda mover uma cadeira de rodas. Ele pode ainda localizar óculos perdidos, usando um sensor.
Já o DiGRO ajuda pais ocupados sem tempo para brincar com os filhos. O robô usa a internet para encontrar imagens simples e fazer desenhos, e assim faz companhia às crianças durante o expediente dos pais.
Um casal de idosos vai ao médico.
Ao terminar o exame, o médico pergunta ao velhinho:
'Sua saúde parece boa. O senhor tem alguma pergunta, ou existe alguma coisa que o preocupa?'
- 'Na verdade, existe', diz o velhinho. 'Depois de fazer sexo com minha esposa, em geral sinto muito calor depois da primeira, e, depois da
segunda, sinto muito frio senhor doutor!'
O médico diz que nunca ouviu falar disso e vai pesquisar.
Em seguida, o médico examina a velhinha, e diz: 'Tudo está muito
bem com a senhora. Existe alguma coisa que a preocupa?'
A senhora diz que não tem nenhuma pergunta ou preocupação. O médico
Então diz a ela: 'Seu marido diz ter um problema um pouco estranho. Ele
disse que sente muito calor depois de fazer sexo a primeira vez, e que sente
muito frio depois da segunda. A Sra. tem ideia do porquê?'
'Oh, aquele velho maluco!' responde ela. 'É porque a primeira é em Julho, e a segunda, em Dezembro!'
Bruno raspa cabelo e queima para fugir de DNA
Goleiro e mais seis suspeitos do assassinato de Eliza Samudio foram ao Departamento de Investigações

Bruno de cabelo raspado nesta quinta-feira no DI (Foto: Alex de Jesus/O Tempo/Agência O Globo)
LANCEPRESS!
De acordo com informações da Polícia Civil de Minas Gerais, o goleiro Bruno apareceu de cabeça raspada na manhã desta quinta-feira, no Presídio Nelson Hungria, em Contagem (MG). Os pedaços de cabelo cortados do jogador foram queimados dentro da cela, em frente ao goleiro, para não serem usados como provas de exames de DNA, segundo a polícia. O procedimento é padrão, já que Bruno pode ser submetido a exame de DNA de outras formas, como pela saliva.
Bruno primeiro pediu para cortar o cabelo na penitenciária usando a máquina 3 (que deixa o cabelo com 10 milímitros de comprimento), mas não ficou satisfeito e decidiu raspar mais, com a máquina 1 (que deixa o cabelo com 3 milímetros). O amigo dele, Luiz Henrique Romão, também teve os cabelos raspados. As informações são do site "G1".
Gel vaginal reduz risco de contrair Aids e herpes genital, diz estudo
Remédio contém 1% de 'tenofovir', antirretroviral usado contra HIV.
Estudo foi realizado por pesquisadores na África do Sul.
Do G1, em São Paulo
Cientistas divulgaram a criação de um gel vaginal capaz de reduzir em 39% o risco de contrair o vírus HIV durante relações sexuais, conforme informou o Centre for the AIDS Programme of Research in South Africa (CAPRISA) nesta segunda-feira (19).
O anúncio foi feito durante a 18ª conferência internacional sobre a Aids, realizada entre 18 e 23 de julho na cidade de Viena.
O microbicida contém 1% de 'tenofovir', conhecido antirretroviral utilizado no combate ao vírus responsável pela Aids, e foi testado em mulheres na África do Sul. O medicamento também é eficaz ao prevenir mulheres de ter herpes genital em 51% dos casos.
Se outros estudos confirmarem a eficiência do gel, a aplicação prolongada pode evitar 500 mil novas infecções pelo HIV na próxima década no país.
O CAPRISA reuniu 889 mulheres com alto risco de contágio em zonas rural e urbana de KwaZulu-Natal. Noventa e oito pessoas foram contaminadas durante o teste, sendo que 38 delas utilizaram o gel. Outras 60 receberam placebos.
As participantes da pesquisa receberam, durante todo o processo, aconselhamentos sobre a doença. Todos os integrantes, médicos e mulheres testadas, não sabiam quem havia recebido o gel verdadeiro ou o placebo.
Os pesquisadores também afirmam que a proteção cresce conforme a aplicação do gel a base de 'tenofovir' aumenta. Entre as mulheres que seguiram à risca o uso do gel, a redução observada na transmissão do vírus HIV foi de 54%.
"Mulheres com herpes genital tendem mais a serem infectadas pelo HIV, mas a proteção oferecida pelo gel traz um impacto maior na prevenção contra a Aids", diz Salim Abdool Karim, diretor do CAPRISA e um dos responsáveis pelo estudo."Trabalhos que confirmem nossas descobertas são urgentes".
A Responsabilidade Corporativa dos Gestores em Relação à Segurança do Paciente
Importante artigo do Dr. Antonio Quinto Neto
Cobertura em Saúde no RS e Brasil
Análise do número de profissionais da saúde nos anos de 1996, 2006 e 2007
Em 2008, o portal SIS.Saúde veiculou um artigo intitulado “Dados preliminares acerca dos Recursos e Cobertura em Saúde no RS e Brasil” (http://www.sissaude.com.br/sissaude/inicial.php?case=2&idnot=139), com o objetivo de fornecer um material auxiliar para a tomada de conhecimento das condições de saúde no Estado, com base nos dados disponibilizados pelo Ministério da Saúde (IDB, 2007).
Um ano após a publicação desse material, é pertinente expor o estado atual desses dados, uma vez que está disponível para consulta o IDB 2008, no site do Datasus. Nosso intuito é apontar melhorias e consequentes resultados de investimentos no setor, bem como para atentar possíveis mudanças negativas para a saúde brasileira.
Nesse artigo, serão apresentados os dados relativos aos profissionais da área médica, odontológica, farmacêutica, nutrição e enfermagem. No próximo artigo, serão analisados os gastos e recursos em saúde, também com base no relatório IDB 2007.
Médicos
Gráfico 1 – Número de médicos no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.
O gráfico 1 ilustra um crescimento discreto no número de profissionais médicos por 1.000 habitantes, tanto no RS quanto no Brasil. No RS, entre 2006 e 2007, houve um aumento de 631 novos profissionais, mantendo o estado na quarta posição em número absoluto de médicos.
Gráfico 2 – Número de enfermeiros no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.
Embora o Estado do Rio Grande do Sul tenha caído da terceira para a quarta posição no número absoluto de profissionais de enfermagem, observa-se que, entre 2006 e 2007, o estado contou com um acréscimo de 3.284 profissionais de enfermagem.
Conforme ilustra o gráfico, o crescimento desde 1996 dessa variável é mais expressivo no RS do que no Brasil.
Gráfico 3 – Número de odontólogos no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.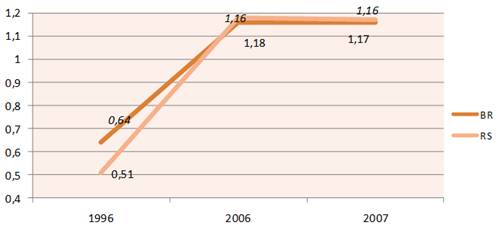
Brasil e Rio Grande do Sul apresentam taxas praticamente similares no que tange à proporção de dentistas para cada 1.000 habitantes. Embora tenha ocorrido um aumento, em número absoluto de profissionais, na casa dos 0,25% no Rio Grande do Sul, esse índice não foi suficiente para evitar a queda na comparação 2006-2007.
O Rio Grande do Sul é o quinto estado em número absoluto de profissionais odontólogos.
Gráfico 4 – Número de técnicos de enfermagem no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008.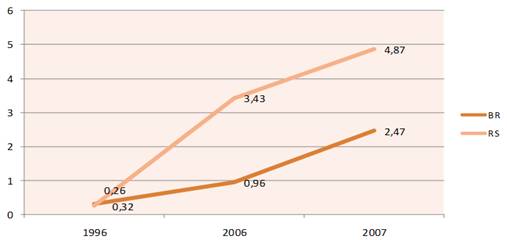
De acordo com o gráfico acima, é possível perceber um crescimento expressivo no número de profissionais técnicos de enfermagem por 1.000 habitantes, tanto no RS quanto no Brasil. No ano de 2007, o Rio Grande do Sul apresentou 54.004 técnicos em enfermagem, ficando apenas atrás do Rio de Janeiro em termos de números absolutos. No ano de 2006, o Rio Grande do Sul liderava esse ranking.
Entre 2007 e 2008, 16.408 novos técnicos de enfermagem foram identificados no Rio Grande do Sul, o que corresponde a um crescimento de 143%.
Gráfico 5 – Número de auxiliares de enfermagem no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.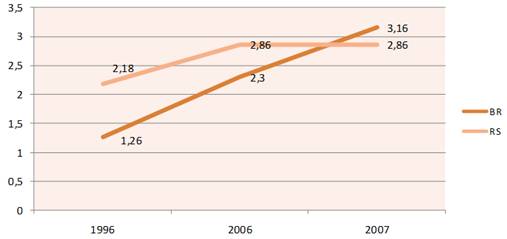
O Brasil apresenta uma taxa de profissionais auxiliares de enfermagem superior ao Rio Grande do Sul, que era líder até o ano de 2006. Ainda sobre o RS, verifica-se estabilidade na taxa entre 2006 e 2007, segundo dados do Datasus.
Gráfico 6 - Número de farmacêuticos no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.
O gráfico 6 indica uma queda mínima, tanto no RS quanto no Brasil, no que tange à proporção de profissionais farmacêuticos a cada mil habitantes.
Gráfico 7 - Número de nutricionistas no Brasil e RS por 1.000 habitantes. Fonte: IDB Brasil 2008 e SIS.SAÚDE 2008.
Segundo dados expressos no gráfico 7, o Estado do Rio Grande do Sul apresenta uma maior taxa, a cada 1.000 habitantes, do número de profissionais nutricionistas em relação ao Brasil.
Considerações Finais
O objetivo desse estudo é subsidiar o conhecimento, tanto da população em geral quanto de órgãos públicos, da disponibilidade de profissionais da saúde em determinada localização geográfica, num dado período de tempo. Tal conhecimento pode contribuir às políticas de atenção à saúde, uma vez que possibilitam um diagnóstico de possíveis carências e indicam tendências observadas em demais localidades.
O próprio Ministério da Saúde afirma que inexistem padrões validados de proporção esperada para uma condição ideal de saúde, sendo que tais dados podem sofrer, ainda, interferência de uma série de fatores, como a alocação de profissionais em distintas funções, problemas na transmissão de dados entre órgãos representativos e governo, entre outros.
Limitações a parte, fato é que se pode observar um crescimento expressivo dos índices de saúde no Rio Grande do Sul, como o aumento de 143% do número de profissionais técnicos de enfermagem. Enquanto o a taxa de auxiliares de enfermagem manteve-se estável, houve crescimento ainda na proporção de médicos, enfermeiros e nutricionista, com uma pequena queda nas taxas proporcionais de odontólogos e farmacêuticos.
Fontes
IDB 2007 - Ministério da Saúde. Secretaria de Gestão do Trabalho e Educação em Saúde (SGTES): Sistema de Informações de Recursos Humanos para o SUS – SIRH (a partir dos registros administrativos dos conselhos profissionais) e base demográfica do IBGE.
SIS.SAÚDE - Dados preliminares acerca dos Recursos e Cobertura em Saúde no RS e Brasil. Disponível em: http://www.sissaude.com.br/sissaude/inicial.php?case=2&idnot=139 . Acesso em 19 set. 2009.
Autor: Vide Referências
Fonte: SIS.Saúd
